Αρρυθμία
| Αρρυθμία | |
|---|---|
 | |
| Συνώνυμα | Καρδιακή αρρυθμία, ακανόνιστος καρδιακός ρυθμός |
| Ειδικότητα | Καρδιολογία |
| Συμπτώματα | Αίσθημα παλμών, ζάλη, συγκοπή και θάνατος, δύσπνοια, πόνος στο στήθος[1] |
| Επιπλοκές | Έμφραγμα, καρδιακή προσβολή[2][3] |
| Συνήθης έναρξη | Μεγαλύτερες ηλικίες[4] |
| Είδη | Πρόσθετοι παλμοί, υπερκοιλιακές ταχυκαρδίες, κοιλιακές αρρυθμίες, βραδυκαρδίαs[3] |
| Αίτια | Προβλήματα του συστήματος ηλεκτρικής αγωγιμότητας της καρδιάς[2] |
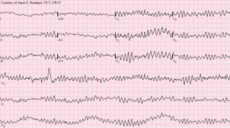
| Διαγνωστική μέθοδος | Ηλεκτροκαρδιογράφημα, συσκευή Χόλτερ[5] |
| Θεραπεία | Φαρμακευτική αγωγή, βηματοδότης, χειρουργική επέμβαση[6] |
| Νοσηρότητα | Εκατομμύρια[4] |
| Ταξινόμηση | |
Η αρρυθμία, επίσης γνωστή ως καρδιακή αρρυθμία, είναι ομάδα καταστάσεων στις οποίες ο καρδιακός ρυθμός είναι ακανόνιστος, πολύ γρήγορος ή πολύ αργός. Ο καρδιακός ρυθμός που είναι πολύ γρήγορος – πάνω από 100 παλμούς ανά λεπτό σε ενήλικες – ονομάζεται ταχυκαρδία και ο καρδιακός ρυθμός που είναι πολύ αργός – κάτω από 60 παλμούς ανά λεπτό – ονομάζεται βραδυκαρδία.[2] Ορισμένοι τύποι αρρυθμίας δεν έχουν συμπτώματα. Τα συμπτώματα, όταν υπάρχουν, μπορεί να περιλαμβάνουν αίσθημα παλμών ή αίσθημα παύσης μεταξύ των καρδιακών παλμών. Σε πιο σοβαρές περιπτώσεις μπορεί να υπάρχει ζάλη, εξάντληση, δύσπνοια ή πόνος στο στήθος.[1] Παρότι οι περισσότεροι τύποι αρρυθμίας δεν είναι σοβαροί, ορισμένοι προδιαθέτουν το άτομο σε επιπλοκές όπως εγκεφαλικό επεισόδιο ή καρδιακή ανεπάρκεια,[3] ενώ άλλοι μπορεί να οδηγήσουν σε ξαφνικό θάνατο.
Υπάρχουν τέσσερις κύριες ομάδες αρρυθμίας: επιπλέον παλμοί, υπερκοιλιακές ταχυκαρδίες, κοιλιακές αρρυθμίες και βραδυαρρυθμίες. Οι επιπλέον παλμοί περιλαμβάνουν πρόωρες κολπικές συσπάσεις, πρόωρες κοιλιακές συσπάσεις και πρόωρες συστολές. Οι υπερκοιλιακές ταχυκαρδίες περιλαμβάνουν κολπική μαρμαρυγή, κολπικό πτερυγισμό και παροξυσμική υπερκοιλιακή ταχυκαρδία. Οι κοιλιακές αρρυθμίες περιλαμβάνουν κοιλιακή μαρμαρυγή και κοιλιακή ταχυκαρδία.[3][7] Οι αρρυθμίες οφείλονται σε προβλήματα με το ηλεκτρικό σύστημα αγωγιμότητας της καρδιάς. [2] Οι αρρυθμίες είναι επίσης δυνατόν να εμφανιστούν σε παιδιά. Ωστόσο, το φυσιολογικό εύρος για τον καρδιακό ρυθμό είναι διαφορετικό και εξαρτάται από την ηλικία. Ορισμένες δοκιμές μπορούν να βοηθήσουν στη διάγνωση, συμπεριλαμβανομένου του ηλεκτροκαρδιογραφήματος (ΗΚΓ) και της παρακολούθησης με συσκευή Χόλτερ (Holter).[5]
Οι περισσότερες αρρυθμίες μπορούν να αντιμετωπιστούν αποτελεσματικά.[2] Οι θεραπείες περιλαμβάνουν φάρμακα, ιατρικές διαδικασίες όπως εισαγωγή βηματοδότη και χειρουργική επέμβαση. Τα φάρμακα για τον γρήγορο καρδιακό ρυθμό μπορεί να περιλαμβάνουν βήτα αναστολείς ή αντιαρρυθμικούς παράγοντες όπως η προκαϊναμίδη, οι οποίοι προσπαθούν να αποκαταστήσουν τον φυσιολογικό καρδιακό ρυθμό. Αυτή η τελευταία ομάδα μπορεί να έχει πιο σημαντικές παρενέργειες, ειδικά εάν λαμβάνεται για μεγάλο χρονικό διάστημα. Οι βηματοδότες χρησιμοποιούνται συχνά σε αργούς καρδιακούς ρυθμούς. Άτομα με ακανόνιστο καρδιακό παλμό αντιμετωπίζονται συχνά με αντιπηκτικά για να μειωθεί ο κίνδυνος επιπλοκών. Όσοι έχουν σοβαρά συμπτώματα από αρρυθμία μπορεί να λάβουν επείγουσα θεραπεία με ελεγχόμενο ηλεκτροσοκ με τη μορφή καρδιοανάταξης ή απινίδωσης.[6]
Η αρρυθμία επηρεάζει εκατομμύρια ανθρώπους.[4] Στην Ευρώπη και τη Βόρεια Αμερική, το 2014, η κολπική μαρμαρυγή επηρεάζει περίπου το 2% έως το 3% του πληθυσμού.[8] Η κολπική μαρμαρυγή και ο κολπικός πτερυγισμός οδήγησαν σε 112.000 θανάτους το 2013, έναντι 29.000 το 1990.[9] Ο αιφνίδιος καρδιακός θάνατος είναι η αιτία περίπου των μισών θανάτων λόγω καρδιαγγειακής νόσου και περίπου το 15% όλων των θανάτων παγκοσμίως.[10] Περίπου το 80% του ξαφνικού καρδιακού θανάτου είναι το αποτέλεσμα κοιλιακών αρρυθμιών. Οι αρρυθμίες μπορεί να εμφανιστούν σε οποιαδήποτε ηλικία, αλλά είναι πιο συχνές μεταξύ των ηλικιωμένων ατόμων.
Ταξινόμηση
[Επεξεργασία | επεξεργασία κώδικα]
Οι αρρυθμίες ταξινομούνται ανά ρυθμό (ταχυκαρδία, βραδυκαρδία), μηχανισμό (αυτοματοποίηση, επανέναρξη, ενεργοποίηση) ή διάρκεια (απομονωμένοι πρόωροι παλμοί · ζεύγη· επισπεύσεις, δηλαδή 3 ή περισσότεροι παλμοί · μη διατηρούμενοι = λιγότερο από 30 δευτερόλεπτα ή συνεχείς = πάνω από 30 δευτερόλεπτα).
Είναι επίσης σκόπιμο να ταξινομηθούν ανά τόπο προέλευσης:
Κολπική αρρυθμία
[Επεξεργασία | επεξεργασία κώδικα]- Βραδυκαρδία κόλπων
- Πρόωρες κολπικές συσπάσεις (PAC)
- Περιπλανώμενος κολπικός βηματοδότης
- Κολπική ταχυκαρδία
- Πολυεστιακή κολπική ταχυκαρδία
- Υπερκοιλιακή ταχυκαρδία (SVT)
- Κολπικός πτερυγισμός
- Κολπική μαρμαρυγή (Afib)
- Ταχυκαρδία νεφρικής επανεισόδου
Τμηματική αρρυθμία
[Επεξεργασία | επεξεργασία κώδικα]- Ταχυκαρδία νεφρικής επανεισόδου
- Κομβικός ρυθμός
- Κομβική ταχυκαρδία
- Πρόωρη κομβική συστολή
Κοιλιακή αρρυθμία
[Επεξεργασία | επεξεργασία κώδικα]- Πρόωρες κοιλιακές συσπάσεις (PVC), μερικές φορές ονομάζονται κοιλιακοί επιπλέον παλμοί (VEBs)
- Οι πρόωροι κοιλιακοί παλμοί που εμφανίζονται μετά από κάθε κανονικό ρυθμό ονομάζονται κοιλιακοί διπλοπαλμοί
- Τα PVC που εμφανίζονται σε διαστήματα 2 κανονικών παλμών έως 1 PVC ονομάζονται "PVC σε τριπλοπαλμούς"
- Τρεις πρόωρες κοιλιακές ομάδες ορίζονται ως «επιτάχυνση PVC» γενικά, οι "διαδρομές" οι οποίες διαρκούν περισσότερο από τρεις παλμούς με αυξημένο καρδιακό ρυθμό αναφέρονται ως κοιλιακή ταχυκαρδία
- Επιταχυνόμενος ιδιοκοιλιακός ρυθμός
- Μονομορφική κοιλιακή ταχυκαρδία
- Πολυμορφική κοιλιακή ταχυκαρδία
- Κοιλιακή μαρμαρυγή
- Torsades de pointes (συστροφή κορυφών)
- Αρρυθμιογενής δυσπλασία δεξιάς κοιλίας
- Επανεισαγόμενη κοιλιακή αρρυθμία
Καρδιακοί αποκλεισμοί
[Επεξεργασία | επεξεργασία κώδικα]Είναι επίσης γνωστοί ως αποκλεισμοί AV, επειδή η συντριπτική πλειονότητα αυτών προέρχεται από παθολογική κατάσταση στον κολποκοιλιακό κόμβο. Είναι οι πιο συχνές αιτίες βραδυκαρδίας:
- Καρδιακός αποκλεισμός πρώτου βαθμού, που εκδηλώνεται ως παράταση PR
- Καρδιακός αποκλεισμός δεύτερου βαθμού
- Καρδιακός αποκλεισμός δεύτερου βαθμού τύπου 1, επίσης γνωστός ως Mobitz I ή Wenckebach
- Καρδιακός αποκλεισμός δεύτερου βαθμού τύπου 2, επίσης γνωστός ως Mobitz II
- Καρδιακός αποκλεισμός τρίτου βαθμού, επίσης γνωστός ως πλήρης καρδιακός αποκλεισμός.
Οι αποκλεισμοί πρώτου, δεύτερου και τρίτου βαθμού μπορούν επίσης να εμφανιστούν στο επίπεδο της σινοκολπικής σύνδεσης. Αυτό αναφέρεται ως σινοκολπικός αποκλεισμός, που εκδηλώνεται συνήθως με διάφορους βαθμούς και μοτίβα της βραδυκαρδίας των κόλπων.
Σύνδρομο ξαφνικού αρρυθμικού θανάτου
[Επεξεργασία | επεξεργασία κώδικα]Το σύνδρομο ξαφνικού αρρυθμικού θανάτου (SADS), είναι όρος που χρησιμοποιείται ως τμήμα του ξαφνικού απροσδόκητου συνδρόμου θανάτου για να περιγράψει τον ξαφνικό θάνατο λόγω καρδιακής ανακοπής, που προκαλείται από αρρυθμία παρουσία ή απουσία οποιασδήποτε δομικής καρδιακής νόσου κατά την αυτοψία. Η πιο κοινή αιτία ξαφνικού θανάτου στις ΗΠΑ είναι η στεφανιαία νόσος ειδικά λόγω της κακής οξυγόνωσης του καρδιακού μυός, δηλαδή της ισχαιμίας του μυοκαρδίου ή της καρδιακής προσβολής[11] Περίπου 180.000 έως 250.000 άνθρωποι πεθαίνουν αιφνίδια από αυτήν την αιτία κάθε χρόνο στις ΗΠΑ. Το SADS μπορεί να προκύψει και από άλλες αιτίες. Υπάρχουν πολλές κληρονομικές καταστάσεις και καρδιακές παθήσεις που μπορούν να επηρεάσουν τους νέους που μπορούν στη συνέχεια να προκαλέσουν αιφνίδιο θάνατο χωρίς να προηγηθούν συμπτώματα.[12]
Οι αιτίες του SADS στους νέους περιλαμβάνουν ιογενή μυοκαρδίτιδα, σύνδρομο μακρού QT, σύνδρομο Brugada, κατεχολαμινεργική πολυμορφική κοιλιακή ταχυκαρδία, υπερτροφική μυοκαρδιοπάθεια και αρρυθμιογόνο δυσπλασία δεξιάς κοιλίας.[13][14]
Εμβρυϊκή αρρυθμία
[Επεξεργασία | επεξεργασία κώδικα]Οι αρρυθμίες μπορούν επίσης να βρεθούν στο έμβρυο. Ο φυσιολογικός καρδιακός ρυθμός του εμβρύου κυμαίνεται μεταξύ 110 και 160 παλμών ανά λεπτό. Οποιοσδήποτε ρυθμός πέρα από αυτά τα όρια δεν είναι κανονικός και αποτελεί αρρυθμία του εμβρύου. Αυτός είναι κυρίως αποτέλεσμα των πρόωρων κολπικών συσπάσεων, συνήθως δεν εμφανίζει συμπτώματα και έχει μικρές συνέπειες. Ωστόσο, περίπου το ένα τοις εκατό αυτών θα είναι το αποτέλεσμα σημαντικής δομικής βλάβης στην καρδιά.[15]
Σημεία και συμπτώματα
[Επεξεργασία | επεξεργασία κώδικα]Ο όρος καρδιακή αρρυθμία καλύπτει μεγάλο αριθμό πολύ διαφορετικών καταστάσεων.
Το πιο κοινό σύμπτωμα της αρρυθμίας είναι η επίγνωση ενός ανώμαλου καρδιακού ρυθμού, που ονομάζεται αίσθημα παλμών. Αυτό μπορεί να είναι σπάνιο, συχνό ή συνεχές. Μερικές από αυτές τις αρρυθμίες είναι ακίνδυνες (αν και αποσπούν την προσοχή των ασθενών), αλλά μερικές από αυτές προκαλούν δυσμενείς επιπτώσεις.
Ορισμένες αρρυθμίες δεν προκαλούν συμπτώματα και δεν σχετίζονται με αυξημένη θνησιμότητα. Ωστόσο, υπάρχουν ορισμένες ασυμπτωματικές αρρυθμίες που σχετίζονται με ανεπιθύμητες συνέπειες. Παραδείγματα περιλαμβάνουν υψηλότερο κίνδυνο πήξης του αίματος στην καρδιά και υψηλότερο κίνδυνο ανεπαρκούς μεταφοράς αίματος στην καρδιά λόγω ασθενών καρδιακών παλμών. Άλλοι αυξημένοι κίνδυνοι είναι ο εμβολισμός και το εγκεφαλικό επεισόδιο, η καρδιακή ανεπάρκεια και ο ξαφνικός καρδιακός θάνατος.
Εάν μια αρρυθμία έχει ως αποτέλεσμα καρδιακό ρυθμό που είναι πολύ γρήγορος, πολύ αργός ή πολύ αδύναμος για να καλύψει τις ανάγκες του σώματος, αυτό εκδηλώνεται ως χαμηλότερη αρτηριακή πίεση και μπορεί να προκαλέσει ζάλη ή λιποθυμία.[16]
Μερικοί τύποι αρρυθμίας έχουν ως αποτέλεσμα καρδιακή ανακοπή ή αιφνίδιο θάνατο.
Η ιατρική αξιολόγηση της ανωμαλίας με χρήση ηλεκτροκαρδιογραφήματος (ΗΚΓ) είναι ένας τρόπος για τη διάγνωση και την αξιολόγηση του κινδύνου οποιασδήποτε δεδομένης αρρυθμίας.
Μηχανισμός
[Επεξεργασία | επεξεργασία κώδικα]Οι ταχυαρρυθμίες είναι αποτέλεσμα αυθόρμητων δυναμικών δράσης που προκύπτουν από καρδιακά μυϊκά κύτταρα.[17]
Διάγνωση
[Επεξεργασία | επεξεργασία κώδικα]Η καρδιακή αρρυθμία συχνά ανιχνεύεται πρώτα με απλά αλλά μη ειδικά μέσα: ακρόαση του καρδιακού παλμού με στηθοσκόπιο ή αίσθηση περιφερικών παλμών. Αυτά συνήθως δεν μπορούν να διαγνώσουν συγκεκριμένη αρρυθμία, αλλά μπορούν να δώσουν μια γενική ένδειξη του καρδιακού ρυθμού και εάν είναι κανονική ή ακανόνιστη. Δεν παράγουν όλοι οι ηλεκτρικοί παλμοί της καρδιάς ακουστούς ή ψηλαφήσιμους παλμούς. Σε πολλές καρδιακές αρρυθμίες, οι πρόωροι ή μη φυσιολογικοί παλμοί δεν παράγουν αποτελεσματική άντληση αίματος και αντιμετωπίζονται ως "παράλειψη" παλμών.
Το απλούστερο ειδικό διαγνωστικό τεστ για την αξιολόγηση του καρδιακού ρυθμού είναι το ηλεκτροκαρδιογράφημα (συντομογραφία ECG ή EKG). Η συσκευή Holter είναι ΗΚΓ που έχει καταγραφέαγια περίοδο 24 ωρών, για την ανίχνευση αρρυθμιών που μπορεί να συμβούν σύντομα και απρόβλεπτα καθ' όλη τη διάρκεια της ημέρας.
Μπορεί να πραγματοποιηθεί μια πιο προηγμένη μελέτη της ηλεκτρικής δραστηριότητας της καρδιάς για να εκτιμηθεί η πηγή των ανώμαλων καρδιακών παλμών. Αυτό μπορεί να επιτευχθεί σε μια μελέτη ηλεκτροφυσιολογίας, μια ενδοαγγειακή διαδικασία που χρησιμοποιεί καθετήρα για να "ακούσει" την ηλεκτρική δραστηριότητα από μέσα στην καρδιά, επιπλέον εάν βρεθεί η πηγή των αρρυθμιών, συχνά τα ανώμαλα κύτταρα μπορούν να αφαιρεθούν και η αρρυθμία να διορθωθεί μόνιμα. Η υπεροισοφαγική κολπική διέγερση (TAS) αντ' αυτού χρησιμοποιεί ένα ηλεκτρόδιο που εισάγεται μέσω του οισοφάγου σε ένα μέρος όπου η απόσταση από το οπίσθιο τοίχωμα του αριστερού κόλπου είναι μόνο περίπου 5-6 mm (παραμένει σταθερή σε άτομα διαφορετικής ηλικίας και βάρους).[18] Η υπεροισοφαγική κολπική διέγερση μπορεί να διαφοροποιηθεί μεταξύ κολπικού πτερυγισμού, ταχυκαρδίας νεφρικής επανεισόδου και ορθοδρομικής κολποκοιλιακής ταχυκαρδίας. Μπορεί επίσης να αξιολογήσει τον κίνδυνο σε άτομα με σύνδρομο Wolff – Parkinson – White, καθώς και να τερματίσει την υπερκοιλιακή ταχυκαρδία που προκαλείται από την επανείσοδο.[19]
Διαφορική διάγνωση
[Επεξεργασία | επεξεργασία κώδικα]Κανονική ηλεκτρική δραστηριότητα
[Επεξεργασία | επεξεργασία κώδικα]Κάθε καρδιακός παλμός προέρχεται από μια ηλεκτρική ώθηση από μια μικρή περιοχή ιστού στο δεξιό κόλπο της καρδιάς που ονομάζεται κόλπος κόλπων ή σινο-κόμβος (κόμβος SA). Η ώθηση προκαλεί αρχικά τη σύσπαση και των δύο κόλπων και στη συνέχεια ενεργοποιεί τον κολποκοιλιακό κόμβο (κόμβος AV), ο οποίος είναι συνήθως η μόνη ηλεκτρική σύνδεση μεταξύ των κόλπων και των κοιλιών (κύριοι θάλαμοι άντλησης). Η ώθηση στη συνέχεια εξαπλώνεται και στις δύο κοιλίες μέσω της δέσμης των ινών His και Purkinje προκαλώντας συγχρονισμένη συστολή του καρδιακού μυός και, συνεπώς, του παλμού.
Σε ενήλικες, ο φυσιολογικός καρδιακός ρυθμός ανάπαυσης κυμαίνεται από 60 έως 90 παλμούς ανά λεπτό. Ο καρδιακός ρυθμός ανάπαυσης στα παιδιά είναι πολύ πιο γρήγορος. Στους αθλητές, ωστόσο, ο καρδιακός ρυθμός ανάπαυσης μπορεί να είναι τόσο αργός όσο 40 παλμοί ανά λεπτό και να θεωρείται φυσιολογικός.
Ο όρος αρρυθμία κόλπων[20] αναφέρεται σε ένα φυσιολογικό φαινόμενο εναλλασσόμενης ήπιας επιτάχυνσης και επιβράδυνσης του καρδιακού ρυθμού που συμβαίνει με την αναπνοή μέσα και έξω αντίστοιχα. Είναι συνήθως αρκετά έντονο στα παιδιά και μειώνεται σταθερά με την ηλικία. Αυτό μπορεί επίσης να υπάρχει κατά τη διάρκεια ασκήσεων αναπνοής διαλογισμού που περιλαμβάνουν βαθιά εισπνοή και συγκράτηση αναπνοής.[21]
Βραδυκαρδίες
[Επεξεργασία | επεξεργασία κώδικα]
Αργός ρυθμός (λιγότερο από 60 παλμούς / λεπτό) χαρακτηρίζεται βραδυκαρδία. Αυτό μπορεί να προκληθεί από ένα επιβραδυνόμενο σήμα από τον κόλπο κόλπων (βραδυκαρδία κόλπων), από μια παύση στην κανονική δραστηριότητα του κόλπου κόλπων (διακοπή κόλπων) ή από το μπλοκάρισμα της ηλεκτρικής ώθησης στο δρόμο της από τον κόλπο προς τις κοιλίες (Μπλοκ AV ή μπλοκ καρδιάς). Ο καρδιακός αποκλεισμός έρχεται σε διάφορους βαθμούς και σοβαρότητα. Μπορεί να προκληθεί από αναστρέψιμη δηλητηρίαση του κόμβου AV (με φάρμακα που επηρεάζουν την αγωγιμότητα) ή από μη αναστρέψιμη βλάβη στον κόμβο. Οι βραδυκαρδίες μπορεί επίσης να υπάρχουν στην κανονικά λειτουργούσα καρδιά αθλητών αντοχής ή σε άλλα καλά εξοπλισμένα άτομα. Η βραδυκαρδία μπορεί επίσης να εμφανιστεί σε ορισμένους τύπους επιληπτικών κρίσεων.
Ταχυκαρδίες
[Επεξεργασία | επεξεργασία κώδικα]Σε ενήλικες και παιδιά άνω των 15 ετών, ο καρδιακός ρυθμός ανάπαυσης γρηγορότερος από 100 παλμούς ανά λεπτό ονομάζεται ταχυκαρδία. Η ταχυκαρδία μπορεί να οδηγήσει σε αίσθημα παλμών. Ωστόσο, η ταχυκαρδία δεν είναι απαραίτητα αρρυθμία. Ο αυξημένος καρδιακός ρυθμός είναι μια φυσιολογική απάντηση στη σωματική άσκηση ή στο συναισθηματικό στρες. Αυτό μεσολαβείται από το συμπαθητικό νευρικό σύστημα στον κόλπο του κόλπου και ονομάζεται ταχυκαρδία κόλπων. Άλλες καταστάσεις που αυξάνουν τη δραστηριότητα του συμπαθητικού νευρικού συστήματος στην καρδιά περιλαμβάνουν κατάποση ή ένεση ουσιών, όπως καφεΐνη ή αμφεταμίνες και υπερδραστήριο θυρεοειδή αδένα (υπερθυρεοειδισμός) ή αναιμία.
Η ταχυκαρδία που δεν είναι φλεβοκομβική ταχυκαρδία συνήθως προκύπτει από την προσθήκη ανώμαλων παλμών στον κανονικό καρδιακό κύκλο. Οι μη φυσιολογικές παρορμήσεις μπορούν να ξεκινήσουν με έναν από τους τρεις μηχανισμούς: αυτόματη, επανεισαγωγή ή ενεργοποιημένη δραστηριότητα Μια εξειδικευμένη μορφή επανεισόδου που είναι κοινή και προβληματική ονομάζεται μαρμαρυγή.
Αν και ο όρος «ταχυκαρδία» είναι γνωστός για πάνω από 160 χρόνια, οι βάσεις για την ταξινόμηση των αρρυθμιών εξακολουθούν να συζητούνται.
Καρδιακά ελαττώματα
[Επεξεργασία | επεξεργασία κώδικα]Τα συγγενή καρδιακά ελαττώματα είναι δομικά ή ηλεκτρικά προβλήματα στην καρδιά που υπάρχουν κατά τη γέννηση. Οποιοσδήποτε μπορεί να επηρεαστεί από αυτό, επειδή η γενική υγεία δεν παίζει ρόλο στο πρόβλημα. Προβλήματα με την ηλεκτρική οδό της καρδιάς μπορεί να προκαλέσουν πολύ γρήγορες ή ακόμη και θανατηφόρες αρρυθμίες. Το σύνδρομο Wolff – Parkinson – White οφείλεται σε ένα επιπλέον μονοπάτι στην καρδιά που αποτελείται από ηλεκτρικό μυϊκό ιστό. Αυτός ο ιστός επιτρέπει στην ηλεκτρική ώθηση, η οποία διεγείρει τον καρδιακό παλμό, να συμβεί πολύ γρήγορα. Η ταχυκαρδία της δεξιάς κοιλίας εκροής είναι ο πιο κοινός τύπος κοιλιακής ταχυκαρδίας σε κατά τα άλλα υγιή άτομα. Αυτό το ελάττωμα οφείλεται σε έναν ηλεκτρικό κόμβο στη δεξιά κοιλία λίγο πριν από την πνευμονική αρτηρία. Όταν διεγείρεται ο κόμβος, ο ασθενής θα εισέλθει σε κοιλιακή ταχυκαρδία, η οποία δεν επιτρέπει στην καρδιά να γεμίσει με αίμα πριν ξαναχτυπήσει ξανά. Το σύνδρομο Long QT είναι ένα άλλο πολύπλοκο πρόβλημα στην καρδιά και έχει χαρακτηριστεί ως ανεξάρτητος παράγοντας θνησιμότητας. Υπάρχουν πολλές μέθοδοι θεραπείας για αυτές, συμπεριλαμβανομένων των καρδιακών εκτομή, της φαρμακευτικής αγωγής ή των αλλαγών στον τρόπο ζωής που έχουν λιγότερο άγχος και άσκηση.
Αυτοματικότητα
[Επεξεργασία | επεξεργασία κώδικα]Η αυτοματικότητααναφέρεται σε καρδιακό μυϊκό κύτταρο που πυροδοτεί μια ώθηση από μόνο του. Όλα τα κύτταρα στην καρδιά έχουν την ικανότητα να ξεκινήσουν ένα δυναμικό δράσης. Ωστόσο, μόνο μερικά από αυτά τα κύτταρα έχουν σχεδιαστεί για να προκαλούν συστηματικά καρδιακούς παλμούς. Αυτά τα κύτταρα βρίσκονται στο σύστημα αγωγής της καρδιάς και περιλαμβάνουν τους κόμβους SA, κόμβους AV, δέσμη His, και ίνες Purkinje. Ο σινοκολπικός κόμβος είναι μια μοναδική εξειδικευμένη τοποθεσία στον κόλπο που έχει υψηλότερη αυτοματικότητα (ταχύτερο βηματοδότη) από την υπόλοιπη καρδιά και, ως εκ τούτου, είναι συνήθως υπεύθυνη για τον καθορισμό του καρδιακού ρυθμού και την έναρξη κάθε καρδιακού παλμού.
Οποιοδήποτε μέρος της καρδιάς που ξεκινά μια ώθηση χωρίς να περιμένει τον σινοκολπικό κόμβο ονομάζεται έκτοπη εστίαση και είναι, εξ ορισμού, παθολογικό φαινόμενο. Αυτό μπορεί να προκαλέσει έναν και μόνο πρόωρο ρυθμό τώρα και μετά, ή, εάν η έκτοπη εστίαση πυροδοτείται συχνότερα από τον κινεζικό κόμβο, μπορεί να προκαλέσει παρατεταμένο μη φυσιολογικό ρυθμό. Οι ρυθμοί που παράγονται από μια έκτοπη εστία στον κόλπο, ή από τον κολποκοιλιακό κόμβο, είναι οι λιγότερο επικίνδυνες δυσρυθμίες. αλλά μπορούν ακόμα να προκαλέσουν μείωση της αποτελεσματικότητας άντλησης της καρδιάς επειδή το σήμα φτάνει στα διάφορα μέρη του καρδιακού μυός με διαφορετικό χρονισμό από το συνηθισμένο και μπορεί να είναι υπεύθυνο για κακή συντονισμένη συστολή.
Οι καταστάσεις που αυξάνουν την αυτοματοποίηση περιλαμβάνουν διέγερση του συμπαθητικού νευρικού συστήματος και υποξία. Ο καρδιακός ρυθμός που προκύπτει εξαρτάται από το πού ξεκινά το πρώτο σήμα: Εάν είναι ο σινοατριακός κόμβος, ο ρυθμός παραμένει φυσιολογικός αλλά γρήγορος. Εάν είναι μια έκτοπη εστίαση, μπορεί να προκύψουν πολλοί τύποι δυσρυθμίας.
Επανείσοδος
[Επεξεργασία | επεξεργασία κώδικα]Επαναλαμβανόμενες αρρυθμίες συμβαίνουν όταν μια ηλεκτρική ώθηση μετακινείται επανειλημμένα σε έναν σφιχτό κύκλο μέσα στην καρδιά, αντί να μετακινείται από το ένα άκρο της καρδιάς στο άλλο και μετά να σταματά.[22][23]
Κάθε καρδιακό κύτταρο μπορεί να μεταδώσει παρορμήσεις διέγερσης προς κάθε κατεύθυνση, αλλά θα το κάνει μόνο μία φορά μέσα σε σύντομο χρονικό διάστημα. Κανονικά, η δυναμική ώθηση δράσης θα εξαπλωθεί μέσω της καρδιάς αρκετά γρήγορα ώστε κάθε κύτταρο να ανταποκρίνεται μόνο μία φορά. Ωστόσο, εάν υπάρχει κάποια ουσιαστική ετερογένεια της ανθεκτικής περιόδου ή εάν η αγωγή είναι ασυνήθιστα αργή σε ορισμένες περιοχές (για παράδειγμα σε καρδιακή βλάβη), έτσι τα κύτταρα του μυοκαρδίου δεν μπορούν να ενεργοποιήσουν το γρήγορο κανάλι νατρίου, μέρος της ώθησης θα φτάσει αργά και πιθανώς να είναι αντιμετωπίζεται ως νέα ώθηση. Ανάλογα με το χρονοδιάγραμμα, αυτό μπορεί να προκαλέσει παρατεταμένο ανώμαλο ρυθμό του κυκλώματος.
Ως ένα είδος επανεισόδου, οι δίνες διέγερσης στο μυοκάρδιο (αυτόματες δίνες) θεωρούνται ο κύριος μηχανισμός καρδιακών αρρυθμιών που απειλούν τη ζωή.[24] Συγκεκριμένα, κυματικές αντηχήσεις είναι συχνές στα λεπτά τοιχώματα του κόλπου, μερικές φορές με αποτέλεσμα τον κολπικό πτερυγισμό. Η επανεισδοχή είναι επίσης υπεύθυνη για τις περισσότερες παροξυσμικές υπερκοιλιακές ταχυκαρδίες και για επικίνδυνες κοιλιακές ταχυκαρδίες. Αυτοί οι τύποι κυκλωμάτων επανεισόδου διαφέρουν από τα σύνδρομα WPW, τα οποία χρησιμοποιούν μη φυσιολογικές οδούς αγωγιμότητας.
Αν και τα ωμέγα-3 λιπαρά οξέα από ιχθυέλαιο μπορούν να δρουν προστατευτικά έναντι των αρρυθμιών, μπορούν να διευκολύνουν τις επαναλαμβανόμενες αρρυθμίες.[25]
Μαρμαρυγή
[Επεξεργασία | επεξεργασία κώδικα]Όταν ένας ολόκληρος θάλαμος της καρδιάς εμπλέκεται σε πολλαπλά κυκλώματα μικρο-επανεισόδου και, ως εκ τούτου, τρέμει με χαοτικές ηλεκτρικές παλμούς, λέγεται ότι βρίσκεται σε μαρμαρυγή.
Η μαρμαρυγή μπορεί να επηρεάσει τον κόλπο (κολπική μαρμαρυγή) ή την κοιλία (κοιλιακή μαρμαρυγή): η κοιλιακή μαρμαρυγή είναι άμεσα απειλητική για τη ζωή.
- Η κολπική μαρμαρυγή επηρεάζει τους άνω θαλάμους της καρδιάς, γνωστούς ως κόλπους. Η κολπική μαρμαρυγή μπορεί να οφείλεται σε σοβαρές υποκείμενες ιατρικές καταστάσεις και πρέπει να αξιολογείται από γιατρό. Συνήθως δεν είναι ιατρική κατάσταση έκτακτης ανάγκης.
- Η κοιλιακή μαρμαρυγή εμφανίζεται στις κοιλίες (κάτω θάλαμοι) της καρδιάς. είναι πάντα ιατρική κατάσταση έκτακτης ανάγκης. Εάν αφεθεί χωρίς θεραπεία, η κοιλιακή μαρμαρυγή (VF ή V-fib) μπορεί να οδηγήσει σε θάνατο μέσα σε λίγα λεπτά. Όταν μια καρδιά μπαίνει σε V-fib, η αποτελεσματική άντληση του αίματος σταματά. Το V-fib θεωρείται μια μορφή καρδιακής ανακοπής. Ένα άτομο που πάσχει από αυτό δεν θα επιβιώσει εκτός εάν παρέχονται αμέσως καρδιοπνευμονική ανάνηψη (CPR) και απινίδωση.
Το CPR μπορεί να παρατείνει την επιβίωση του εγκεφάλου στην έλλειψη φυσιολογικού παλμού, αλλά η απινίδωση είναι η μόνη παρέμβαση που μπορεί να αποκαταστήσει υγιή καρδιακό ρυθμό. Η απινίδωση πραγματοποιείται εφαρμόζοντας ηλεκτροπληξία στην καρδιά, η οποία επαναφέρει τα κύτταρα, επιτρέποντας στον κανονικό ρυθμό να αποκατασταθεί.
Εξαναγκασμένοι παλμοί
[Επεξεργασία | επεξεργασία κώδικα]Εξαναγκασμένοι παλμοί συμβαίνουν όταν προβλήματα στο επίπεδο των καναλιών ιόντων σε μεμονωμένα καρδιακά κύτταρα οδηγούν σε ανώμαλη διάδοση της ηλεκτρικής δραστηριότητας και μπορούν να οδηγήσουν σε παρατεταμένο μη φυσιολογικό ρυθμό. Είναι σχετικά σπάνια και μπορεί να προκύψουν από τη δράση των αντι-αρρυθμικών φαρμάκων ή μετά από αποπολώσεις.
Διαχείριση
[Επεξεργασία | επεξεργασία κώδικα]Η μέθοδος διαχείρισης του καρδιακού ρυθμού εξαρτάται πρώτα από το εάν το προσβεβλημένο άτομο είναι σταθερό ή ασταθές. Οι θεραπείες μπορεί να περιλαμβάνουν φυσικούς ελιγμούς, φάρμακα, μετατροπή ηλεκτρικής ενέργειας ή ηλεκτρο- ή κρυο-καυτηρίαση.
Στις Ηνωμένες Πολιτείες, άτομα που εισήχθησαν στο νοσοκομείο με καρδιακή αρρυθμία και διαταραχές αγωγιμότητας με και χωρίς επιπλοκές εισήχθησαν στη μονάδα εντατικής θεραπείας περισσότερο από το ήμισυ του χρόνου το 2011.[26]
Φυσική διαχείριση
[Επεξεργασία | επεξεργασία κώδικα]Αρκετές φυσικές πράξεις μπορούν να αυξήσουν την παρασυμπαθητική νευρική παροχή στην καρδιά, με αποτέλεσμα τον αποκλεισμό της ηλεκτρικής αγωγής μέσω του κόμβου AV. Αυτό μπορεί να επιβραδύνει ή να σταματήσει αρκετές αρρυθμίες που προέρχονται πάνω ή στον κόμβο AV (βλ. Κύριο άρθρο: υπερκοιλιακές ταχυκαρδίες). Η παρασυμπαθητική νευρική παροχή στην καρδιά γίνεται μέσω του νεύρου του κόλπου και αυτοί οι ελιγμοί είναι συλλογικά γνωστοί ως κολπικοί ελιγμοί.
Αντιαρρυθμικά φάρμακα
[Επεξεργασία | επεξεργασία κώδικα]Υπάρχουν πολλές κατηγορίες αντιαρρυθμικών φαρμάκων, με διαφορετικούς μηχανισμούς δράσης και πολλά διαφορετικά μεμονωμένα φάρμακα σε αυτές τις κατηγορίες. Παρόλο που ο στόχος της φαρμακευτικής θεραπείας είναι η πρόληψη της αρρυθμίας, σχεδόν κάθε αντιαρρυθμικό φάρμακο έχει τη δυνατότητα να ενεργεί ως προ-αρρυθμική και επομένως πρέπει να επιλέγεται προσεκτικά και να χρησιμοποιείται υπό ιατρική παρακολούθηση.
Άλλα φάρμακα
[Επεξεργασία | επεξεργασία κώδικα]Αρκετά άλλα φάρμακα μπορεί να είναι χρήσιμα στις καρδιακές αρρυθμίες.
Αρκετές ομάδες φαρμάκων επιβραδύνουν την αγωγή μέσω της καρδιάς, χωρίς πραγματικά να αποτρέψουν μια αρρυθμία. Αυτά τα φάρμακα μπορούν να χρησιμοποιηθούν για τον «ρυθμό ελέγχου» ενός γρήγορου ρυθμού και να το καταστήσουν φυσικά ανεκτό για τον ασθενή.
Μερικές αρρυθμίες προάγουν την πήξη του αίματος στην καρδιά και αυξάνουν τον κίνδυνο εμβολής και εγκεφαλικού επεισοδίου. Τα αντιπηκτικά φάρμακα όπως η βαρφαρίνη και οι ηπαρίνες, καθώς και φάρμακα κατά των αιμοπεταλίων όπως η ασπιρίνη μπορούν να μειώσουν τον κίνδυνο πήξης του αίματος.
Ηλεκτρισμός
[Επεξεργασία | επεξεργασία κώδικα]Οι αρρυθμίες μπορούν επίσης να αντιμετωπιστούν ηλεκτρικά, εφαρμόζοντας σοκ σε όλη την καρδιά – είτε εξωτερικά στο θωρακικό τοίχωμα, είτε εσωτερικά προς την καρδιά μέσω εμφυτευμένων ηλεκτροδίων.
Η καρδιομετατροπή επιτυγχάνεται είτε φαρμακολογικά είτε μέσω της εφαρμογής ενός σοκ συγχρονισμένου με τον υποκείμενο καρδιακό παλμό. Χρησιμοποιείται για τη θεραπεία υπερκοιλιακών ταχυκαρδιών. Στην επιλεκτική καρδιομετατροπή, ο παραλήπτης συνήθως καταπραΰνεται ή αναισθητοποιείται ελαφρά για τη διαδικασία.
Η απινίδωση διαφέρει στο ότι το σοκ δεν είναι συγχρονισμένο. Απαιτείται για τον χαοτικό ρυθμό της κοιλιακής μαρμαρυγής και χρησιμοποιείται επίσης για παλμική κοιλιακή ταχυκαρδία. Συχνά, απαιτείται περισσότερη ηλεκτρική ενέργεια για την απινίδωση παρά για την καρδιομετατροπή. Στις περισσότερες απινιδώσεις, ο παραλήπτης έχει χάσει τη συνείδησή του, οπότε δεν υπάρχει ανάγκη για καταστολή.
Η απινίδωση ή η καρδιομετατροπή μπορεί να επιτευχθεί με εμφυτεύσιμο καρδιο-απινιδωτή (ICD).
Η ηλεκτρική θεραπεία των αρρυθμιών περιλαμβάνει επίσης καρδιακή βηματοδότηση. Η προσωρινή βηματοδότηση μπορεί να είναι απαραίτητη για αναστρέψιμες αιτίες πολύ αργών καρδιακών παλμών ή βραδυκαρδίας (για παράδειγμα, από υπερβολική δόση φαρμάκου ή έμφραγμα του μυοκαρδίου). Μόνιμος βηματοδότης μπορεί να τοποθετηθεί σε καταστάσεις όπου η βραδυκαρδία δεν αναμένεται να ανακάμψει.
Ηλεκτρική καυτηρίαση
[Επεξεργασία | επεξεργασία κώδικα]Ορισμένοι καρδιολόγοι εξειδικεύονται περαιτέρω στην ηλεκτροφυσιολογία. Σε εξειδικευμένα εργαστήρια χρησιμοποιούν λεπτούς ανιχνευτές που εισάγονται μέσω των αιμοφόρων αγγείων για να χαρτογραφήσουν την ηλεκτρική δραστηριότητα από την καρδιά. Αυτό επιτρέπει την ακρίβεια εντοπισμού μη φυσιολογικών περιοχών αγωγιμότητας και στη συνέχεια καταστρέφεται από ανιχνευτές θερμότητας, κρύου, ηλεκτρικού ή λέιζερ σε μια διαδικασία που ονομάζεται ablation.
Έρευνα
[Επεξεργασία | επεξεργασία κώδικα]Οι αρρυθμίες λόγω φαρμάκων έχουν αναφερθεί από τη δεκαετία του 1920 με τη χρήση κινίνης. Στη δεκαετία του 1960 και του 1970 ανακαλύφθηκαν προβλήματα με τα αντιισταμινικά και τα αντιψυχωσικά. Μόνο τη δεκαετία του 1980 καθορίστηκε το βασικό ζήτημα, η παράταση του QTc.[27]
Δείτε επίσης
[Επεξεργασία | επεξεργασία κώδικα]Παραπομπές
[Επεξεργασία | επεξεργασία κώδικα]- ↑ 1,0 1,1 «What Are the Signs and Symptoms of an Arrhythmia?». National Heart, Lung, and Blood Institute. 1 Ιουλίου 2011. Αρχειοθετήθηκε από το πρωτότυπο στις 19 Φεβρουαρίου 2015. Ανακτήθηκε στις 7 Μαρτίου 2015.
- ↑ 2,0 2,1 2,2 2,3 2,4 «What Is Arrhythmia?». National Heart, Lung, and Blood Institute. 1 Ιουλίου 2011. Αρχειοθετήθηκε από το πρωτότυπο στις 2 Μαρτίου 2015. Ανακτήθηκε στις 7 Μαρτίου 2015.
- ↑ 3,0 3,1 3,2 3,3 «Types of Arrhythmia». National Heart, Lung, and Blood Institute. 1 Ιουλίου 2011. Αρχειοθετήθηκε από το πρωτότυπο στις 7 Ιουνίου 2015. Ανακτήθηκε στις 7 Μαρτίου 2015.
- ↑ 4,0 4,1 4,2 «Who Is at Risk for an Arrhythmia?». National Heart, Lung, and Blood Institute. 1 Ιουλίου 2011. Αρχειοθετήθηκε από το πρωτότυπο στις 3 Μαρτίου 2015. Ανακτήθηκε στις 7 Μαρτίου 2015.
- ↑ 5,0 5,1 «How Are Arrhythmias Diagnosed?». National Heart, Lung, and Blood Institute. 1 Ιουλίου 2011. Αρχειοθετήθηκε από το πρωτότυπο στις 18 Φεβρουαρίου 2015. Ανακτήθηκε στις 7 Μαρτίου 2015.
- ↑ 6,0 6,1 «How Are Arrhythmias Treated?». National Heart, Lung, and Blood Institute. 1 Ιουλίου 2011. Αρχειοθετήθηκε από το πρωτότυπο στις 17 Φεβρουαρίου 2015. Ανακτήθηκε στις 7 Μαρτίου 2015.
- ↑ Martin, C; Matthews, G; Huang, CL (2012). «Sudden cardiac death and Inherited channelopathy: the basic electrophysiology of the myocyte and myocardium in ion channel disease.». Heart 98 (7): 536–43. doi:. PMID 22422742.
- ↑ Zoni-Berisso, M; Lercari, F; Carazza, T; Domenicucci, S (2014). «Epidemiology of atrial fibrillation: European perspective.». Clinical Epidemiology 6: 213–20. doi:. PMID 24966695.
- ↑ GBD 2013 Mortality and Causes of Death, Collaborators (17 December 2014). «Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013.». Lancet 385 (9963): 117–71. doi:. PMID 25530442.
- ↑ Mehra, R (2007). «Global public health problem of sudden cardiac death.». Journal of Electrocardiology 40 (6 Suppl): S118–22. doi:. PMID 17993308.
- ↑ Zipes Douglas P.; Wellens Hein J. J. (1998). «Sudden Cardiac Death». Circulation 98 (21): 2334–51. doi:. PMID 9826323.
- ↑ «Epidemiology and genetics of sudden cardiac death». Circulation 125 (4): 620–37. 2012. doi:. PMID 22294707.
- ↑ Chugh, Sumeet S.; Reinier, Kyndaron; Teodorescu, Carmen; Evanado, Audrey; Kehr, Elizabeth; Al Samara, Mershed; Mariani, Ronald; Gunson, Karen και άλλοι. (2008). «Epidemiology of Sudden Cardiac Death: Clinical and Research Implications». Progress in Cardiovascular Diseases 51 (3): 213–28. doi:. PMID 19026856.
- ↑ «Nationwide study of sudden cardiac death in persons aged 1–35 years». Eur Heart J 32 (8): 983–90. 2011. doi:. PMID 21131293.
- ↑ Batra, AS; Balaji, S (2019). «Fetal arrhythmias: Diagnosis and management.». Indian Pacing and Electrophysiology Journal 19 (3): 104–09. doi:. PMID 30817991.
- ↑ «Passing Out (Syncope) Caused by Arrhythmias». Αρχειοθετήθηκε από το πρωτότυπο στις 13 Ιουνίου 2020. Ανακτήθηκε στις 13 Απριλίου 2020.
- ↑ Shen, H; Choe, W (April 2011). «Spontaneous high-frequency action potential.». Science China Life Sciences 54 (4): 311–35. doi:. PMID 21509656.
- ↑ Meigas, K; Kaik, J; Anier, A (2008). «Device and methods for performing transesophageal stimulation at reduced pacing current threshold». Estonian Journal of Engineering 57 (2): 154. doi:. ISSN 1736-6038.
- ↑ Pehrson, Steen M.; Blomströ-LUNDQVIST, Carina; Ljungströ, Erik; Blomströ, Per (1994). «Clinical value of transesophageal atrial stimulation and recording in patients with arrhythmia-related symptoms or documented supraventricular tachycardia-correlation to clinical history and invasive studies». Clinical Cardiology 17 (10): 528–34. doi:. ISSN 0160-9289. PMID 8001299.
- ↑ Hayano J (Feb 2004). «Respiratory sinus arrhythmia: why does the heartbeat synchronize with respiratory rhythm?». Chest 125 (2): 683–90. doi:. PMID 14769752. https://archive.org/details/sim_chest_2004-02_125_2/page/683.
- ↑ Peressutti, Caroline; Martín-González, Juan M.; m.García-Manso, Juan; Mesa, Denkô (2010). «Heart rate dynamics in different levels of Zen meditation». International Journal of Cardiology 145 (1): 142–46. doi:. PMID 19631997.
- ↑ Wiener, Norbert; Rosenblueth, Arturo (1946). «The mathematical formulation of the problem of conduction of impulses in a network of connected excitable elements, specifically in cardiac muscle». Archivos del Instituto de Cardiología de México 16 (3): 205–65. PMID 20245817.
- ↑ Allessie, M. A.; Bonke, F. I.; Schopman, F. J. (1976). «Circus movement in rabbit atrial muscle as a mechanism of tachycardia. II. The role of nonuniform recovery of excitability in the occurrence of unidirectional block, as studied with multiple microelectrodes». Circulation Research 39 (2): 168–77. doi:. PMID 939001. https://archive.org/details/sim_circulation-research_1976-08_39_2/page/168.
- ↑ Mandel, William J., επιμ. (1995). Cardiac Arrhythmias: Their Mechanisms, Diagnosis, and Management (3 έκδοση). Lippincott Williams & Wilkins. ISBN 978-0-397-51185-3.
- ↑ Denruijter, H; Berecki, G; Opthof, T; Verkerk, A; Zock, P; Coronel, R (2007). «Pro- and antiarrhythmic properties of a diet rich in fish oil». Cardiovascular Research 73 (2): 316–25. doi:. PMID 16859661.
- ↑ «Utilization of Intensive Care Services, 2011». HCUP Statistical Brief #185. Rockville, MD: Agency for Healthcare Research and Quality. Δεκεμβρίου 2014. Αρχειοθετήθηκε από το πρωτότυπο στις 2 Απριλίου 2015.
- ↑ Heist, EK; Ruskin, JN (5 October 2010). «Drug-induced arrhythmia.». Circulation 122 (14): 1426–35. doi:. PMID 20921449. https://archive.org/details/sim_circulation_2010-10-05_122_14/page/1426.
